Diagnostiquer et traiter la goutte
Les signes de la maladie sont le plus souvent caractéristiques, mais parfois la goutte peut être difficile à reconnaître par le médecin, en particulier lorsque c’est la première crise et lorsqu’une articulation différente de la base du gros orteil est touchée. Différents examens complémentaires vous seront demandés par le médecin [analyse du liquide articulaire (« épanchement de synovie »), analyse de sang, radiographie, échographie] pour lui permettre de confirmer le diagnostic.
Le traitement de la goutte que vous prescrit le médecin a trois objectifs :
- Traiter la crise de goutte
- Eviter de nouvelles crises
- Diminuer le taux d’acide urique dans le sang et réduire les stocks de cristaux d’urate accumulés, permettant la guérison.
Les modalités de traitement sont déterminées par des règles définies au niveau européen depuis 2006. Le traitement de la goutte repose sur une prise en charge globale, avec des règles hygiéno-diététiques simples associées à la prise régulière et constante de médicaments.
HAUT DE PAGE
Diagnostiquer
• La crise de goutte typique est souvent facile à reconnaître lorsqu'elle est localisée à la base du gros orteil : douleur maximale en moins de 24 heures, douleur intense au moindre contact, articulation gonflée, rouge et chaude, fièvre parfois. Les autres localisations peuvent être de diagnostic plus difficile. Le diagnostic repose alors sur les examens complémentaires que vous demande de faire votre médecin.
• Différents éléments peuvent aider au diagnostic. C’est le cas de l’existence d’une goutte chez les parents ou dans la fratrie, un antécédent de
colique néphrétique avec des calculs invisibles sur les radiographies simples, des maladies cardiovasculaires comme une hypertension artérielle, une angine de poitrine ou un infarctus, un « syndrome métabolique », avec diabète, anomalies du cholestérol (voir
conseils à suivre).
Une analyse de sang apporte aussi des informations diagnostiques en révélant :
- l’existence d’un taux d’acide urique trop élevé (hyperuricémie > 420 µmol/l ou 70 mg/l), ce qui n’est pas toujours le cas au moment d’une crise,
- une inflammation marquée par une augmentation de la vitesse de sédimentation globulaire (VS)
- une augmentation du taux de globules blancs (leucocytes) et de la protéine CRP, également caractéristique d’une inflammation mais aussi d'une infection.
En cas de doute du médecin, c’est la présence des microcristaux d’urate qui est la véritable clé du diagnostic. Elle est recherchée dans le liquide articulaire. Le médecin prélève un peu de liquide synovial dans l’articulation avec une seringue ; on parle de ponction articulaire. L’examen au microscope permet d’identifier facilement, au prix d’une bonne technique, les microcristaux. La ponction permet aussi, en diminuant le volume du liquide intra-articulaire, de réduire la douleur.
La radiologie n’aide pas à diagnostiquer la crise de goutte, en revanche elle est très utile pour exclure un autre diagnostic, et dans la goutte chronique, elle permet de visualiser les dégâts provoqués par les tophus sur l’articulation et les os adjacents (on parle d’arthropathie goutteuse).
|

Microcristaux d'urate
|
|
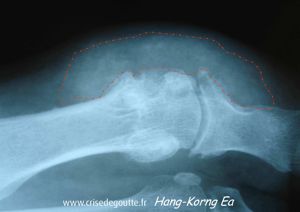
Radiographie centrée sur l’articulation métatarsophalangienne d’un doigt. Présence de lésions osseuses et de tophus dans les parties molles (contour en pointillés) |
Ce qu'il faut retenir
La crise de goutte typique est souvent facile à reconnaître. Une analyse de sang peut aider le diagnostic en montrant une quantité d’acide urique trop élevée, et la présence d’une inflammation par une vitesse de sédimentation et un taux de globules blancs augmentés. Mais l’élément indiscutable pour le diagnostic d’une crise de goutte est la présence de cristaux d’urate de sodium dans l’articulation, après ponction articulaire.
HAUT DE PAGE
Traitement de la crise
L’immobilisation de l’articulation et l’application d’une poche de glace peuvent contribuer à calmer la crise.
- L’immobilisation du poignet se fait avec une attelle de repos (disponible en pharmacie). Pour le genou, il faut rester au repos en évitant de mettre une cale sous le genou.
- L’application de glace est simple à réaliser, à l’aide d’un sac à congélation étanche rempli de quelques glaçons, en protégeant la peau (avec une serviette par exemple). Cette poche de glace s’applique trois fois par jour pendant quelques minutes sur l’articulation enflammée. Des dispositifs prêts à l’emploi sont aussi disponibles en pharmacie. Il faut éviter de s’endormir avec cette poche de glace sous peine de créer une lésion de la peau due au froid prolongé.
Dans de nombreux cas, une ponction du liquide intra-articulaire est réalisée. Elle permet de faire le diagnostic et de s’assurer de l’absence
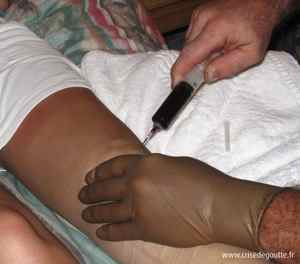
Ponction du liquide intra-articulaire |
d’infection associée. Cette ponction réduit rapidement la douleur en réduisant la quantité de liquide et la pression dans l’articulation et en retirant les cellules inflammatoires (1,2).
Même si la crise de goutte guérit généralement spontanément au bout de plusieurs jours, certains médicaments permettent de soulager la douleur rapidement en réduisant l’inflammation de l’articulation touchée. Il peut s’agir le plus souvent de colchicine, ou encore d’un anti-inflammatoire non stéroïdien.

- La colchicine est d’autant plus efficace qu’elle est prise précocement, dès le tout début de la crise ou même sur les signes annonciateurs de la crise que chaque malade sait reconnaître. La colchicine doit donc être disponible dès les premiers signes (dans la poche ou le sac à main). La dose est désormais bien définie et limitée à 3 mg le premier jour, et elle doit être adaptée à chaque personne selon son âge et son état rénal notamment. Elle p eut provoquer des troubles digestifs, en particulier une diarrhée. Si c’est votre cas, il est nécessaire d’en parler à votre médecin. Aussi, il est important de respecter la prescription de votre médecin à la fois sur le nombre de comprimés par jour et sur les espacements des prises des comprimés.
- Les anti-inflammatoires non stéroïdiens sont également efficaces s'ils sont pris également dès l'apparition des premiers signes avant-coureurs. Ils entraînent parfois des effets indésirables digestifs (douleur gastrique ou abdominale, diarrhée, ulcère gastrique ou duodénal, saignement digestif). Ils peuvent ne pas être utilisables chez certaines personnes âgées, cardiaques ou sous anticoagulant par exemple. Le traitement doit être de courte durée et adapté à la personne : âge, état cardiaque, hypertension, état rénal. Les anti-inflammatoires non stéroïdiens doivent être évités chez les personnes ayant des problèmes cardiovasculaires ou ayant reçu une greffe d’organe.
Parfois le rhumatologue utilisera une prescription de cortisone intra-articulaire, ou recommandera une injection intramusculaire de cortisone ou d’ACTH, une hormone qui a un effet sur l’inflammation articulaire.
Dans tous les cas, le choix du traitement et ses modalités de prise seront adaptés à votre cas par votre médecin. Ces traitements sont généralement de courte durée.
Ce qu'il faut retenir
Certains médicaments sont efficaces pour soulager rapidement une crise de goutte. Il s’agit de la colchicine, surtout si elle est prise dès le tout début de la crise, et les anti-inflammatoires non stéroïdiens. Ces traitements sont de courte durée. Dans tous les cas, le choix du traitement et les modalités de prise sont adaptés par le médecin et doivent être respectés.
L’immobilisation et l’application d’une poche de glace peuvent également aider à calmer la crise.
HAUT DE PAGE
Traitement de la goutte chronique (Traitement de fond)
La goutte bien traitée doit guérir. C'est d'ailleurs la seule maladie rhumatologique dont on peut guérir. La clé du succès est d'accepter un traitement au long cours, sans se décourager.

Lorsque les crises de goutte se répètent, qu’une arthropathie goutteuse survient, qu’il existe des tophus, ou que des coliques néphrétiques compliquent la goutte, un traitement de fond doit être prescrit.
Il vise à diminuer le taux excessif d’acide urique dans le sang (hyperuricémie) et à éviter l’apparition de nouvelles crises. Ce traitement en normalisant l’uricémie favorise la dissolution des microcristaux existants et évite la formation de nouveaux microcristaux dans les articulations ou dans les reins (1).
Il associe :
- un traitement médicamenteux
- et des mesures simples visant à réduire les facteurs de risque et les erreurs diététiques.
Les médicaments diminuant la production d’acide urique sont dits hypouricémiants. Le plus connu et le plus utilisé est l’allopurinol qui bloque la fabrication de l’acide urique (1,2). Un autre type de médicaments, les uricosuriques, peut être prescrit, notamment en cas d’inefficacité ou de mauvaise tolérance de l’allopurinol.
Ce traitement, une fois commencé, doit être régulièrement poursuivi en veillant à ce que l’uricémie s’abaisse bien en dessous de 60 mg/l (360 µmol/l), voire en dessous de 50 mg/l (300 µmol/l). Ce chiffre sert de guide à l’augmentation de la dose journalière du médicament : il représente une valeur-cible comme il en existe aussi dans la pression artérielle, le cholestérol ou la glycémie.
Au début du traitement de fond, la diminution rapide du taux d’acide urique peut provoquer, paradoxalement, l’apparition de crises de goutte car elle entraîne une ibération des microcristaux à partir des tophus articulaires (2). Ces crises sont habituelles et normales. Elles témoignent de l’efficacité du traitement. Elles ne doivent pas faire interrompre l’hypouricémiant, par exemple, sous peine de rechutes. Il faut accepter cet inconvénient temporaire que l’on peut éviter ou réduire par un traitement de prévention des crises.
Il est donc recommandé de prescrire, en même temps, un traitement « anti-crise », et en particulier la colchicine, pendant les premiers mois de traitement hypouricémiant, parfois au-delà selon la recommandation du médecin traitant ou du rhumatologue (1).
Parallèlement, il est essentiel de modifier son style de vie et certaines (mauvaises) habitudes alimentaires afin d’éviter les situations favorisant l’excès de fabrication d’acide urique.
Il s’agit de (1,2) :
- perdre du poids en cas de surcharge pondérale (réduction des apports caloriques, activité physique régulière (marche ½ h par jour, 2 h le week-end)
- arrêter de consommer certains alcools, en particulier les spiritueux, et surtout la bière (avec ou sans alcool)
- diminuer sa consommation d’aliments riches en purines comme la viande, les abats et les crustacés
- interrompre les boissons sucrées avec du fructose comme les sodas, colas, et autres jus de fruits car le risque d’hyperuricémie et de goutte commence dès la prise quotidienne d’une cannette ; on peut les remplacer par les sodas allégés sans sucre donc sans fructose
- privilégier les laitages allégés qui augmentent l’élimination urinaire d'acide urique
Consulter la rubrique "Conseils à suivre"
Ce qu'il faut retenir
L’objectif du traitement hypouricémiant est de réduire le taux excessif d’acide urique dans le sang. Au début du traitement de fond, la diminution rapide du taux d'acide urique peut provoquer, paradoxalement, l'apparition de crises de goutte car elle entraîne une libération des microcristaux. C’est pourquoi on prescrit en même temps les mêmes traitements que pour soigner la crise. Il ne faut jamais arrêter le traitement même en cas de crise. Le traitement hypouricémiant est de longue durée et doit être associé à des règles hygiéno-diététiques simples visant à réduire l’apport de purines par l’alimentation.
HAUT DE PAGE